COMISSÃO INTERGESTORES BIPARTITE – CIB
ESTADO DE SÃO PAULO
DELIBERAÇÃO CIB (SP) Nº 030, DE 26.03.2025
Considerando a Lei 12.845 de 01 de agosto de 2013, que dispõe sobre o atendimento obrigatório e integral de pessoas em situação de violência sexual nos hospitais.
Considerando a PRC Nº 3, que institui no Cap. II, Art. 4º, inciso III a Rede Nacional de Prevenção da Violência e Promoção da Saúde,
Considerando as PRC nº 5, cap. VII que institui a Organização dos Serviços de Atenção às Pessoas em Situação de Violência Sexual e definem o funcionamento do Serviço de Atenção às Pessoas em Situação de Violência Sexual, no Sistema Único de Saúde (SUS), e fazem referência ao cadastramento do Serviço no Sistema de Cadastro Nacional de Estabelecimentos de Saúde (SCNES) – Serviço nº 165 e suas classificações.
Considerando a Portaria nº 1.662 que define critérios para habilitação para realização de Coleta de Vestígios de Violência Sexual no Sistema Único de Saúde (SUS).
Considerando a Portaria nº 2.415 de 7/11/2014 que institui o Atendimento Multiprofissional para Atenção Integral às Pessoas em Situação de Violência Sexual e todos os seus atributos na Tabela de Procedimentos, Medicamentos, Órteses/Próteses e Materiais Especiais do SUS.
Considerando a Portaria MS/GM nº 104, de 25 de janeiro de 2011, estabeleceu que a notificação de violências interpessoais e autoprovocadas se tornou compulsória para todos os profissionais de saúde, atuantes em serviços públicos e privados do Brasil;
Considerando a Portaria MS/GM nº 1.271, de 6 de junho de 2014, que conferiu caráter imediato às notificações de violências sexuais e tentativas de suicídio;
Considerando a Portaria de Consolidação nº 2, de 28 de setembro de 2017, atualmente vigente, que trata da consolidação das normas e políticas nacionais de saúde do SUS.
A Comissão Intergestores Bipartite do Estado de São Paulo – CIB/SP em sua 355 ª Reunião ordinária realizada em 20/03/2025 aprova a Nota Técnica CIB – Ações Prioritárias para o Protocolo de Acolhimento e Atendimento às Pessoas Vítimas de Violência Sexual no Estado de São Paulo, conforme Anexo I.
ANEXO I
NOTA TÉCNICA CIB
Ações Prioritárias para o Protocolo de Acolhimento e Atendimento às Pessoas Vítimas de Violência Sexual no Estado de São Paulo.
1. Introdução:
A violência sexual constitui um grave problema de saúde pública no Brasil e em diversos países do mundo, sendo uma das principais causas de morbidade e mortalidade, especialmente entre a população feminina. Este tipo de violência afeta pessoas de todas as idades, níveis econômicos e contextos socioculturais. Reconhecendo a complexidade e a gravidade desta questão, é imperativo que o enfrentamento da violência sexual ocorra de forma intersetorial, envolvendo diferentes setores da sociedade e políticas públicas.
Considerando que a Secretaria de Estado da Saúde do Estado de São Paulo reconhece o modelo assistencial do Cuidado em Rede e que este problema deve ser enfrentado intersetorialmente.
Propõe que as ações de saúde sejam equalizadas a partir desta Nota Técnica, que tem como principais objetivos:
- Estabelecer diretrizes claras para profissionais de saúde quanto ao atendimento inicial, notificação obrigatória, encaminhamento adequado, acompanhamento contínuo e profilaxias pós exposição
- Definir a estrutura organizacional e operacional dos serviços de saúde que realizam o primeiro atendimento e o seguimento de casos de violência sexual.
- Recomendar a implantação de um protocolo unificado para acolhimento e atendimento de vítimas de violência sexual no Estado de São Paulo.
2. Diretrizes para a Organização dos Serviços
2.1 Primeiro Atendimento
- Todos os serviços de urgência e emergência devem estar preparados para realizar o primeiro atendimento a vítimas de violência sexual.
- Disponibilizar equipe multiprofissional qualificada em espaço adequado para atendimento humanizado e sigiloso.
2.2 Serviços de Seguimento
- Pactuar com o território unidades de referência para o seguimento das vítimas, unidades de Pronto Atendimento, UPAs e unidades de Emergência garantindo o tratamento e utilização de protocolo de acordo com PCDT-PEP (tratamento de 28 dias) e a continuidade do cuidado e suporte necessário.
- Integrar serviços de saúde com redes de apoio social e psicológico para atendimento integral das vítimas.
- Fortalecer a articulação intersetorial com outros setores, como segurança pública, justiça e assistência social, para promover uma resposta coordenada e abrangente às vítimas de violência sexual, garantindo que todas as suas necessidades sejam atendidas de forma integral.
2.3 Fluxo de Atendimento
- Definir um fluxo de atendimento que inclua desde acolhimento, triagem inicial, passando pelo atendimento médico e psicológico, até o encaminhamento para serviços especializados
- Assegurar a integração entre os diferentes níveis de atenção à saúde mediante fluxos pré-estabelecidos para garantia da continuidade do cuidado.
3. Considerações Operacionais
As unidades de saúde que possuem serviços de atendimento de urgência e emergência devem observar que a organização das portas de entrada e garantir o acesso e acolhimento das vítimas de violência sexual, assegurando um atendimento integral. O acolhimento deve permear todos os locais e momentos do processo de cuidado, sendo fundamentado pela ética, privacidade, confidencialidade e sigilo.
3.1 Acolhimento e Primeiros Passos
- A pessoa deve ser acolhida em ambiente reservado, por equipe qualificada (enfermeiro, assistente social, psicólogo ou outro técnico capacitado).
- Definir a prioridade do atendimento e encaminhamento, registrando o tempo decorrido entre a violência sexual e a procura pelo atendimento.
- Informações preliminares devem ser registradas em prontuário para evitar que a vítima precise repetir o relato várias vezes.
3.2 Informação e Transparência
- Profissionais devem informar a vítima sobre os procedimentos e medidas a serem realizadas.
- Assegurar a acessibilidade física e informacional dos serviços, especialmente para populações vulneráveis, como pessoas com deficiência, população LGBTQIA+, e residentes de áreas rurais ou periféricas, com vistas a garantir a equidade no atendimento.
3.3. Equipe de Referência
- Constituir uma equipe de referência para apoiar as diversas equipes do serviço e organizar o cuidado, promovendo a superação da violência e a cultura de paz.
- A equipe deve preferencialmente ser composta por profissionais de Psicologia, Coordenação Médica, Serviço Social, Enfermagem, Farmácia, Humanização, SAME e Administração.
3.4 Protocolos de Atendimento
- Os protocolos facilitam o atendimento dos profissionais e garantem a integralidade do cuidado, servindo de referência nas ações de assistência.
- Cada unidade deve propor um fluxo de atendimento adequado à sua capacidade e equipe disponível, desde o local reservado para o primeiro contato até os encaminhamentos necessários.
- Assegurar a capacitação contínua das equipes de saúde sobre acolhimento humanizado, protocolos de atendimento, aspectos legais e éticos, manejo de situações sensíveis e prevenção de traumas secundários para vítimas de violência sexual.
4. Ações Prioritárias para a Oferta da Profilaxia da Violência Sexual (Pós-Exposição (PEP) e gravidez indesejada)
A linha de cuidado para atendimento à violência sexual deve levar em conta a diversidade de organização da rede de saúde e a disponibilidade de serviços existentes em cada território. Além disso, é importante considerar, na organização da rede os pontos abaixo:
4.1 Serviços de Atendimento 24 horas
- A rede de PEP deve contar necessariamente com serviços de atendimento 24 horas para a realização do primeiro atendimento de PEP, com devido encaminhamento para seguimento clínico.
- Importante que todas as unidades ofereçam às vítimas a profilaxia contra gravidez, pílula do dia seguinte, de forma irrestrita e inquestionável.
4.2 Portas de Entrada para a PEP
- Serviços de Assistência Especializada (SAE), Unidades Básicas de Saúde (UBS), policlínicas e Centros de Testagem e Aconselhamento (CTA) podem constituir portas de entrada para a PEP e, para isso, precisam organizar o processo de trabalho para incluir a livre demanda.
- A oferta de PEP deve ser simplificada conforme indicado pelo PCDT-PEP, permitindo que todos os tipos de exposição sejam atendidos em qualquer serviço disponível.
- Desenvolver um plano de contingência para áreas de difícil acesso, garantindo que as vítimas em regiões remotas tenham acesso rápido ao atendimento, com a disponibilização de transporte ou soluções móveis de atendimento médico.
4.3 Portas de Entrada para profilaxia de gravidez
- Todos os serviços de saúde devem estar preparados para a oferta de contraceptivo de emergência, às vítimas de violência sexual, ou seja, UBS, PA, UPAS, Ambulatórios, serviços de U/E.
4.4 Sensibilização e Divulgação
- A estruturação da rede de atendimento às vítimas de violência sexual requer acolhimento, sensibilização, articulação e compromisso entre todos os atores envolvidos: gestão, coordenação e equipes da rede de atenção.
- Promover ampla divulgação do atendimento às vítimas de violência sexual entre a população geral para garantir maior acesso.
4.5 Estruturação dos Serviços para o Primeiro Atendimento à Vítima de Violência Sexual Acolhimento
- O acolhimento deve identificar as necessidades da vítima e verificar a pertinência da realização do protocolo de prevenção pós violência sexual ou outro encaminhamento necessário.
- O acolhimento deve ser resolutivo, informativo, focado na demanda trazida pela pessoa em atendimento, utilizando linguagem acessível e promovendo a equidade.
4.6 Avaliação do Risco de Exposição
- Avaliar o tempo decorrido desde a exposição, o tipo de material biológico envolvido, a via de exposição e o status sorológico da pessoa exposta e da fonte, conforme o fluxograma do PCDT-PEP.
4.7 Teste Rápido e/ou sorologias
- Realizar preferencialmente testes rápidos de HIV na vítima e, quando possível, na pessoa-fonte. Caso a pessoa exposta já seja HIV positiva, a PEP não é indicada e deve-se encaminhar para acompanhamento clínico e início da terapia antirretroviral.
- Realizar exames de Hepatite B, C e sífilis e se disponível PCR para clamídia e gonococo.
- Realizar teste de gravidez, em caso de relato de vida sexual ativa
4.8 Prescrição de PEP
- Dispensar o esquema completo de PEP HIV (28 dias).
4.9 Outras Medidas de Atendimento
- Disponibilizar medicamentos para anticoncepção de emergência, profilaxia das ISTs e vacina HPV, antitetânica e Hepatite B e imunoglobulina.
- Notificar todos os casos de violência sexual.
5.0 Estruturação dos Serviços para o Seguimento da Vítima de Violência Sexual
5.1 Monitoramento Clínico-Laboratorial
- Unidades de saúde devem dispor de exames de hemograma, bioquímica, testes de HIV, hepatites B e C e sífilis, testes de gravidez.
- Avaliar eventos adversos e toxicidades aos ARV durante o seguimento. Avaliar e tratar se necessário as ISTs
5.2 Reforço das Estratégias de Adesão
- Orientar a vítima de violência sexual sobre a importância da adesão ao esquema antirretroviral, observando rigorosamente as doses, horários e tempo de duração da profilaxia.
- Orientar a vítima de violência sexual, quanto a necessidade de comparecimento nas consultas agendadas e acompanhamento realizando a coleta de exames periódicos.
5.3 Ações de Prevenção Combinada
- Utilizar diferentes abordagens de prevenção por equipe qualificada (biomédica, comportamental e socio estrutural).
5.4 Capacitação das Equipes de Saúde
- Capacitar equipes de saúde em temas como acolhimento e aconselhamento, aspectos éticos e legais da prescrição do protocolo às vítimas de violência sexual, e não discriminação, testes rápidos e adesão
5.5 Exemplo de Fluxograma de Atendimento
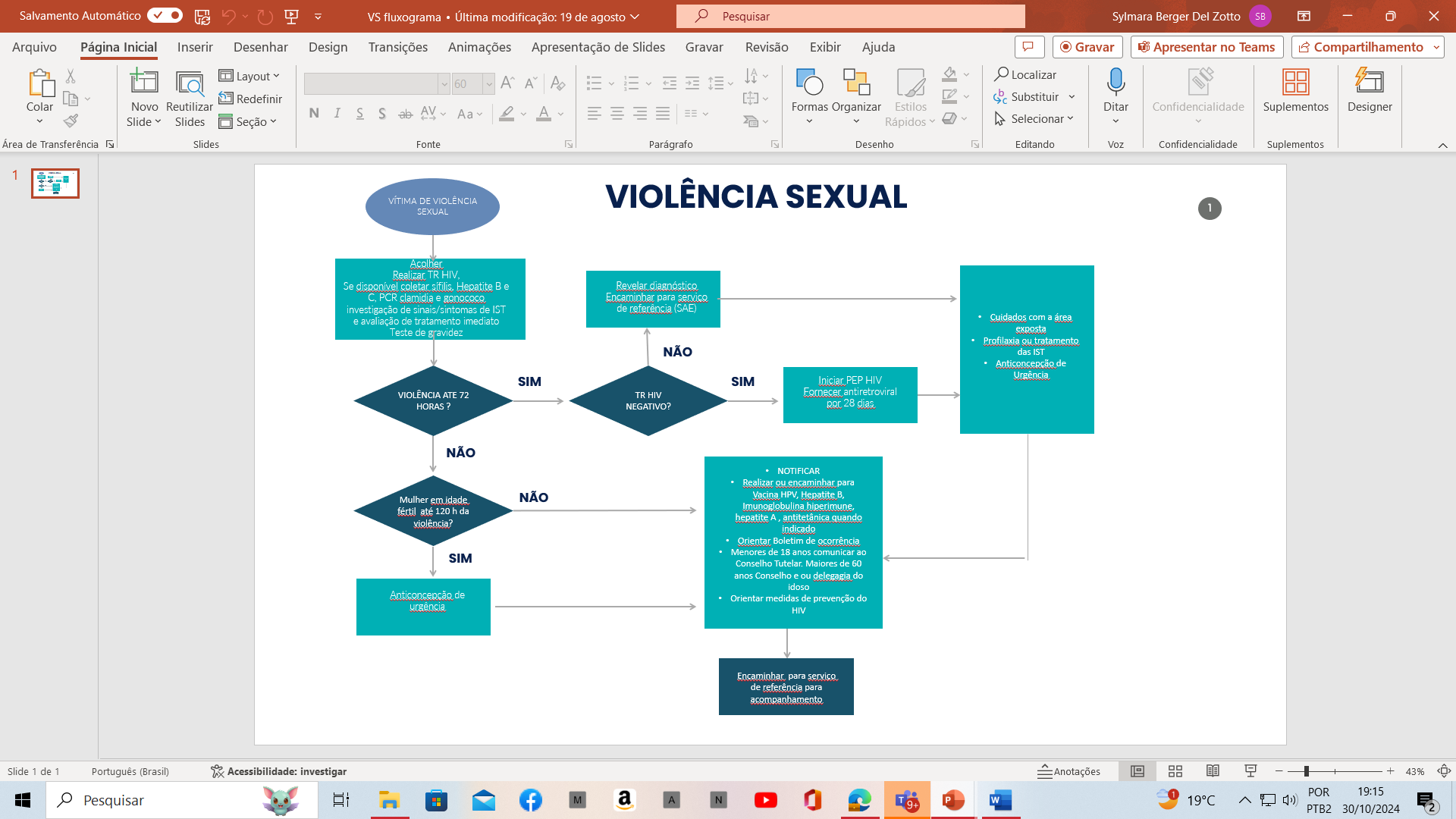
6. Recomendação de Ações Prioritárias
6.1 Capacitação e Sensibilização de Profissionais de Saúde
- Realizar atividades de educação permanente para profissionais de saúde sobre como abordar e tratar vítimas de violência sexual.
- Mobilizar equipes de saúde para compreender a importância do acolhimento humanizado e da escuta qualificada.
6.2 Implementação do Protocolo de Acolhimento e Atendimento
- Estabelecer um fluxo claro de atendimento desde a chegada da vítima ao serviço de saúde, mediante acolhimento adequado, até seu encaminhamento para a rede de apoio e acompanhamento.
- Garantir a realização de profilaxia de HIV, ISTs e pílula do dia seguinte, prevenção da gravidez não desejada.
6.3 Notificação Compulsória (Saúde), Comunicações Legais e Encaminhamento (Rede Protetiva)
- Garantir que todos os casos de violência sexual sejam notificados em até 24 horas do conhecimento do agravo à vigilância epidemiológica municipal;
- Comunicação legal a órgãos protetivos por meio de instrumentos de comunicação próprios.
- Estabelecer parcerias com Conselho Tutelar e órgãos de segurança pública, justiça, assistência social e direitos humanos para garantir o acolhimento, a proteção e o acompanhamento das vítimas.
6.4 Acompanhamento e Continuidade do Cuidado
- Criar um sistema de acompanhamento das vítimas que inclua consultas de retorno e suporte psicológico a longo prazo.
- Assegurar que as vítimas tenham acesso facilitado a todos os níveis de atenção da rede de saúde.
6.5 Cadastramento e Habilitação de Serviços
- Orientar os serviços de saúde sobre o cadastramento no SCNES e a habilitação para a coleta de vestígios de violência sexual.
- Assegurar que os serviços de saúde cumpram os requisitos estabelecidos nas portarias para realizar o acolhimento e atendimento às vítimas.
7. Monitoramento e Avaliação
- Implementar mecanismos de monitoramento e avaliação contínua das ações e protocolos adotados.
- Criar mecanismos de avaliação contínua da qualidade do atendimento prestado, através de feedback das vítimas, indicadores de desempenho e auditorias internas, com vistas a promover melhorias contínuas nos processos.
- Realizar diagnóstico situacional para identificar desafios e aprimorar as práticas de atendimento
8. Protocolo de Atendimento às Vítimas de Violência Sexual
8.1 Introdução
O atendimento às vítimas de violência sexual deve ser ágil, humanizado e eficaz, evitando qualquer barreira que possa comprometer a celeridade e a qualidade do serviço. O tempo de espera deve seguir a classificação de risco, com as vítimas sendo categorizadas como LARANJA (muito urgente), com atendimento em até 10 minutos, ou AMARELO (urgente), com tempo máximo de espera de 60 minutos, conforme protocolo de acolhimento.
Acolhimento
O acolhimento à pessoa exposta deve ocorrer em um ambiente adequado, reservado e respeitoso, garantindo a confidencialidade, dignidade e segurança da vítima, sem julgamentos morais ou preconceitos. Deve-se garantir a ampliação do acesso às populações-chave (gays, travestis, pessoas trans, trabalhadores do sexo, usuários de drogas, pessoas privadas de liberdade) e populações prioritárias (indígenas, jovens, população negra e em situação de rua).
8.2 Princípios Fundamentais
- Respeito e não revitimização: O cuidado deve ser centrado no respeito à vítima, evitando qualquer ação que possa agravar seu trauma.
- Sigilo absoluto: Garantir que todas as informações obtidas durante o atendimento sejam mantidas sob confidencialidade.
- Suporte familiar: Se for o desejo da vítima, a família deve ser acolhida e informada.
- Atendimento imediato: Assegurar que o atendimento seja feito o mais rapidamente possível.
- Abordagem não coercitiva: A oferta de exames e tratamentos deve respeitar a autonomia da vítima, sem qualquer forma de pressão.
8.3 Atendimento Multidisciplinar
8.3.1 História clínica da violência: Todos os detalhes sobre o ato de violência devem ser registrados no prontuário da vítima, com as seguintes informações:
- Local, data e hora aproximada da violência;
- Tipo(s) de violência sofrida;
- Modo de constrangimento utilizado;
- Número e perfil dos agressores, se conhecidos;
- Órgão que realizou o encaminhamento, se aplicável.
8.3.2 Exame físico completo:
- Descrever com precisão lesões cutâneas e mucosas, além de realizar uma inspeção genital em mulheres adolescentes ou adultas, se houver histórico de atividade sexual. Caso o serviço não disponha de ginecologista, encaminhar imediatamente a um serviço especializado.
8.3.3 Coleta de vestígios: Se o abuso tiver ocorrido nas últimas 72 horas, proceder à coleta de secreções de acordo com os seguintes passos:
- Utilizar espátula ou swab com equipamentos de proteção (máscara e luvas) para evitar contaminação;
- Esfregar o material coletado em papel filtro e aguardar secagem completa;
- Injetar 1 ml de soro fisiológico 0,9% para auxiliar na coleta, se necessário;
- Armazenar o material adequadamente em envelope de papel e incluir no prontuário;
- Referenciar o procedimento conforme os protocolos de coleta de DNA e vestígios forenses.
8.3.4 Notificação compulsória:
- Preencher a notificação obrigatória para a Vigilância Epidemiológica e o Conselho Tutelar no caso de menores de idade. Incluir observações detalhadas sobre o tipo de violência sofrida, diferenciando casos de conjunção carnal de outros atos libidinosos.
8.3.5 Orientação sobre direitos legais: Informar à vítima sobre seus direitos legais e a necessidade de:
- Realizar Boletim de Ocorrência;
- Solicitar exame de corpo de delito e demais perícias;
- Comunicar o Conselho Tutelar ou a Vara da Infância e Juventude, conforme necessário.
8.3.6 Profilaxias Pós-Exposição
As profilaxias pós-exposição (PEP) devem ser iniciadas imediatamente após a violência sexual para minimizar os riscos de infecção e prevenir a gravidez indesejada. O manejo das profilaxias deve seguir os protocolos estabelecidos pelo PCDT (Protocolo Clínico e Diretrizes Terapêuticas) para Profilaxia Pós-Exposição (PEP).
8.3.6.1 Profilaxia para HIV (PEP HIV):
Iniciar a profilaxia antirretroviral (ARV) em até 72 horas após a exposição ao HIV, sendo essencial que o esquema completo de 28 dias seja dispensado.
O tratamento deve ser baseado na avaliação de risco e no tipo de exposição, conforme definido pelo PCDT-PEP.
Monitoramento: Acompanhar a adesão ao tratamento e realizar testes rápidos de HIV conforme o protocolo (teste inicial, com retestes após 30 e 90 dias).
8.3.6.2 Profilaxia para ISTs (Infecções Sexualmente Transmissíveis):
Profilaxia para sífilis, gonorreia e clamídia: Iniciar tratamento empírico com antibióticos de acordo com o protocolo clínico (penicilina, ceftriaxona, azitromicina, entre outros).
Hepatite B: Se a vítima não for vacinada ou seu esquema vacinal estiver incompleto, administrar a vacina contra hepatite B e, se necessário, imunoglobulina para hepatite B (HBIG), conforme as recomendações.
Hepatite C: Realizar acompanhamento e testes específicos, conforme o risco avaliado.
Profilaxia para gravidez indesejada:
Contracepção de emergência ("pílula do dia seguinte") deve ser oferecida a todas as mulheres em idade fértil, idealmente em até 72 horas após a violência, podendo ser utilizada até 120 horas em alguns casos.
Fornecer orientação clara sobre os efeitos e eficácia da contracepção de emergência.
Realizar o teste de gravidez em caso de atraso menstrual após a profilaxia.
8.3.6.3 VACINAÇÃO:
Vacinação contra HPV
Deve ser incluído um protocolo específico com a recomendação de vacinação contra HPV para vítimas de abuso sexual, conforme orientações das normas de vacinação:
- Pessoas entre 9 e 14 anos: 2 doses da vacina HPV4 (segunda dose 6 meses após a primeira);
- Pessoas entre 15 e 45 anos: 3 doses da vacina HPV4 (segunda dose 2 meses após a primeira; terceira dose 6 meses após a primeira).
https://www.gov.br/saude/pt-br/vacinacao/publicacoes/instrucao-normativa-calendario-nacional-de-vacinacao-2024.pdf
8.3.7 Fluxo de atendimento:
Se o serviço de primeiro atendimento tiver sala de vacina, a vítima deve iniciar ou completar o esquema vacinal imediatamente.
Se o serviço não possuir sala de vacina, a vítima deve ser encaminhada à unidade de saúde mais próxima para a vacinação, com registro do CID 10 (T74.2) no sistema de Atenção Primária à Saúde (APS).
No contexto da saúde indígena, as equipes dos Distritos Sanitários Especiais Indígenas (DSEI) devem garantir a vacinação em tempo oportuno e registrar no sistema de informação do Ministério da Saúde.
8.3.8 Monitoramento e acompanhamento clínico-laboratorial:
- Assegurar o acompanhamento clínico regular para monitorar a adesão ao tratamento, verificar possíveis reações adversas e realizar exames periódicos para detectar ISTs, HIV e gravidez.
- Consultas de retorno devem ser programadas para o seguimento de exames de HIV, ISTs e monitoramento de eventos adversos.
8.4 Crianças e Adolescentes – Sinais Indicativos de Abuso Sexual
Mesmo na ausência de evidências visíveis, certos sintomas físicos devem ser investigados:
- Lesões genitais;
- Edema, hematomas ou lacerações nas áreas genitais, coxas ou região escrotal;
- Dilatação anal ou rompimento de hímen, que podem exigir avaliação especializada;
- Sangramento vaginal ou anal em crianças pré-púberes;
- Infecções sexualmente transmissíveis (ISTs), como gonorreia, sífilis, HPV ou clamídia;
- Gravidez ou aborto, seja natural ou induzido.
8.5 Melhoria do Atendimento
- Capacitação das equipes: As equipes de saúde devem ser capacitadas continuamente para garantir atendimento técnico, ético e humanizado, com foco em acolhimento, legislação e manejo psicológico.
- Protocolo claro e unificado: Implementar um protocolo unificado para o Estado, estabelecendo fluxos de atendimento desde o acolhimento até o acompanhamento médico e psicossocial.
- Aprimoramento da coleta de vestígios: Assegurar que todos os serviços de saúde que atendem vítimas de violência sexual estejam equipados e capacitados para realizar coleta adequada de vestígios forenses.
8.6 Considerações finais
O objetivo desta nota técnica é minimizar os prejuízos na assistência e efetivar a linha de cuidado, abolindo a peregrinação das vítimas de violência sexual evitando desfechos desfavoráveis devido à demora no atendimento.
Garantir um atendimento ágil, humanizado e eficiente às vítimas de violência sexual, minimizando o impacto psicológico e físico. A prioridade deve ser evitar a revitimização nos serviços, garantindo que as vítimas recebam todo o cuidado necessário em tempo hábil, com uma equipe qualificada e preparada.
Ressaltamos a importância de oferecer atendimento ininterrupto (24 horas por dia, 7 dias por semana) com equipe qualificada e constituir as redes de referência para promover a integralidade e continuidade do cuidado.
(Diário Oficial do Estado de São Paulo, de 27.03.2025)


